Dépêches du Dr Sherif Emil en provenance du Rwanda : Une solution africaine à un problème africain
28 novembre 2013
Hier j’ai vécu une expérience que je n’oublierai jamais.
Dépêche no 3
Quand vous arrivez en Afrique, la première nuit n’est pas la plus difficile. Vous êtes habituellement si fatigué que vous vous écroulez. Puis, légèrement reposé, votre corps oublie que vous avez 7 heures d’avance, et n’arrive plus à ajuster votre horloge biologique. La nuit dernière, j’étais debout à 2 h. Aujourd’hui, je me suis levé à 3 h 30. Ça s’améliore.
Hier j’ai vécu une expérience que je n’oublierai jamais. Bébé Angel est né prématurément, pesant 1600 grammes. Quand je l’ai vu à ma première journée au Rwanda, il avait déjà deux semaines, et il survivait grâce à des perfusions de glucose. C’était évident qu’il avait une occlusion intestinale haute. Dans notre hôpital, nous aurions maintenu le bébé sur l’alimentation parentérale totale jusqu’à ce qu’il prenne du poids et vieillisse un peu, puis nous aurions réparé l’occlusion. Ici, ce n’était pas une option. Le fait que ce bébé ait déjà survécu sans un soutien nutritionnel adéquat témoigne de l’endurance des enfants africains.
J’ai suggéré de tenter d’accéder à l’intestin pour l’alimenter sans réparer l’occlusion. Le bébé ne survivrait probablement pas à une anesthésie générale, surtout sans la possibilité de le ventiler après l’opération. La Dre Denise Chen, anesthésiste à l’Hôpital pour enfants de Boston, sa résidente Beverly et sa résidente rwandaise en anesthésie ont suggéré d’effectuer une anesthésie rachidienne. Ce serait ma deuxième laparotomie néonatale réalisée cette même journée sous anesthésie rachidienne. La première avait été difficile, mais nous avons fait ce qu’il fallait. Celle-ci ne s’annonçait pas plus facile, mais c’était le seul espoir pour le bébé.
Nous avons examiné le bébé pour trouver exactement ce à quoi je m’attendais, une occlusion intestinale assez haute dans l’intestin. Il y avait un long segment d’intestin après l’occlusion que nous pouvions utiliser pour l’alimenter. Mais l’intestin était de la taille d’une nouille humide. Nous avons essayé d’utiliser un des tubes d’alimentation que j’avais apportés, mais il était clair que ça perturbait l’intestin. J’ai alors eu une idée que je n’avais jamais expérimenté auparavant, soit utiliser un petit cathéter Broviac comme tube d’alimentation. Ces cathéters sont faits pour accéder à des vaisseaux sanguins, et après tout, cet intestin avait la taille d’un vaisseau sanguin.
Quand j’ai fait mes bagages à Montréal, j’ai dû trier ce que j’apportais en raison de l’espace limité. J’ai presque laissé les cathéters Broviac derrière moi parce que je savais qu’ils ne pouvaient être utilisés pour l’accès vasculaire en Afrique. À la dernière minute, j’en ai pris quelques-uns, pensant quand même qu’ils pourraient servir. Je n’aurais jamais pensé les utiliser de cette manière.
Nous avons dû travailler rapidement. L’anesthésie rachidienne est efficace seulement 45 minutes avant que le bébé commence à bouger et à ressentir la douleur. Nous n’avions pas d’infirmière de bloc. C’est Robin, une résidente en chirurgie de l’Université de Virginie, qui a rempli ce rôle en nous aidant aussi vite qu’elle pouvait. L’anesthésiste faisait le point avec nous toutes les 5 minutes. Nous avons terminé l’opération tout juste au moment où le bébé commençait à bouger les jambes.
Ç’a été un moment de triomphe pour nous tous, même si l’avenir du bébé est encore très précaire. À ce moment, un chirurgien pédiatre américain de Montréal, un chirurgien rwandais avide d’aider les enfants, une résidente en chirurgie de Virginie, une anesthésiste de Boston, une résidente en anesthésie de Harvard, une étudiante rwandaise en anesthésie et une infirmière rwandaise avaient uni leurs efforts pour trouver une solution africaine à un problème africain.
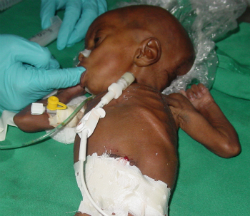
Photo en haut à gauche : Cathéter Broviac en place après l’opération pour donner accès à l’intestin et permettre l’alimentation.
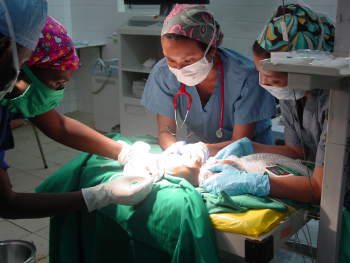
Photo ci-dessus : Anesthésie rachidienne administrée à bébé Angel (non fictif).
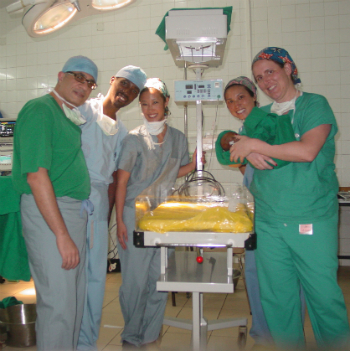
Photo dessus : Un moment de triomphe. De gauche à droite : Dr Emil, Dr Ntaganda, Beverly, Dre Denise Chen et Robin tenant le bébé.
Le Dr Sherif Emil est chirurgien pédiatre et directeur du département de chirurgie pédiatrique à l’Hôpital de Montréal pour enfants. Son voyage au Rwanda fait partie du programme de McGill pour former les résidents en chirurgie de l’Université nationale du Rwanda et du Centre hospitalier universitaire Kigali.